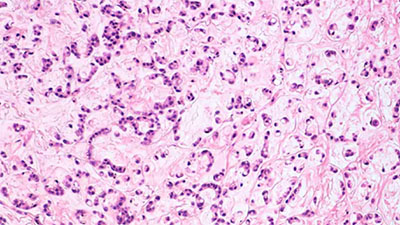
Oshqozon saratoni — oshqozon shilliq qavati epiteliy to’qimasidan kelib chiqadigan yomon sifatli o’sma. Oshqozon saratoni eng keng tarqalgan onkologik kasalliklardan biri hisoblanadi. U oshqozonning har qanday qismida rivojlanib, boshqa a’zolarga, ayniqsa qizilo’ngach, o’pka va jigarga tarqalishi mumkin. Dunyoda ushbu kasallikdan har yili 800 000 kishi halok bo’ladi (2008-yil ma’lumotlariga ko’ra).
Mundarija:
Epidemiologiya
Dunyo bo’yicha oshqozon saratoni eng ko’p uchraydigan onkologik kasalliklar bo’yicha beshinchi (7%), saraton kasalligi tufayli o’lim bo’yicha uchinchi o’rinni (9%) egallaydi. Statistikaga ko’ra, bemorlarning atigi 29% sog’ayib ketadi. Ko’pincha oshqozon saratoni erkaklarda uchraydi.
Metastazlar me’da saratoni bilan kasallangan bemorlarning 80-90 foizida kuzatiladi, kasallik erta tashxislanganda 6 oy hayot qolish ko’rsatkichi 65 foizni, jarayonning kech bosqichlarida esa 15 foizdan kamni tashkil qiladi. O’rtacha, oshqozon saratoni bo’yicha omon qolishning eng yuqori darajasi Yaponiyada hisoblanadi (53%), boshqa mamlakatlarda u 15-20% dan oshmaydi.
Dispepsiyadan shikoyat qilgan har 50 bemorning bittasida oshqozon saratoni aniqlandi.
Etiologiyasi
Oshqozon saratoni rivojlanishiga hissa qo’shadigan omillar orasida ovqatlanish xususiyatlari va atrof-muhit omillari, chekish, yuqumli va irsiy omillar ajratiladi.
Oshqozon saratoni bilan kasallanishda quyidagi omillarning ta’siri mavjudligi isbotlangan:
- Askorbin kislotasi yoxud vitamin C yetishmasligi;
- Haddan tashqari ko’p tuz iste’mol qilish;
- Marinadlangan, ortiqcha qovurib yuborilgan, dudlangan, achchiq ovqatlar, hayvonlar yog’i iste’moli;
- Alkogolli ichimliklar, ayniqsa aroqni suiste’mol qilish.
Me’da saratoni bilan kasallanish darajasi va tuproqdagi mis, molibden, kobalt va teskarisi — rux va marganets orasida to’g’ridan-to’g’ri bog’liqlik mavjud.
Oshqozon saratoni rivojlanishida muhim omil sifatida surunkali reflyuks-gastritga olib keladigan duodenogastral reflyuks ajratib ko’rsatiladi. Xususan, oshqozonda operatsiya o’tkazilganidan 5-10 yil o’tgach oshqozon saratoni xavfi ortadi, ayniqsa reflyuks rivojlanishiga hissa qo’shadigan Billrot II bo’yicha Hoffmeister-Finsterre modifikatsiyasida rezektsiyadan keyin.
Oshqozon saratoni va Helicobacter pylori
Oshqozon saratoni va Helicobacter pylori bakteriyasi bilan infektsiyalanganlik orasida bog’liqlik mavjudligi to’g’risida ishonchli ma’lumotlar mavjud. Ushbu bakteriya bilan kasallangan odamlarda oshqozon saratoni rivojlanish xavfi yuqori ekanligi statistik jihatdan isbotlangan deb hisoblanadi (nisbiy koeffitsient 2.5).
1994-yilda JSST Saraton xastaliklari bo’yicha tadqiqotlar xalqaro agentligi (IACR) tomonidan H. pylori 1-guruh kantserogenlari qatoriga kiritilgan. Ushbu bakteriya saraton rivojlanishiga olib keladigan gistologik o’zgarishlarni keltirib chiqaradi, jumladan shilliq qavat atrofiyasi, ichak metaplaziyasi va epitelial displaziya.
Alomatlari
Erta bosqichlarda oshqozon saratoni, qoida tariqasida, yaqqol ifodlanmaydigan klinik belgilar va nospetsifik alomatlarga ega (dispepsiya, ishtaha yo’qolishi) bo’ladi. Kasallikning boshqa belgilari («kichik belgilar» sindromi deb ataladi) — asteniya, go’shtli ovqatlarni hush ko’rmaslik, kamqonlik, vazn yo’qotish, «oshqozonda noqulaylik» ko’pincha jarayonning tarqalgan shakllarida kuzatiladi.
- Tezda to’yib qolish, oz miqdorda ovqat iste’molidan keyin ham qorinning to’lib qolganligi hissi endofit saraton uchun xosdir, bunda oshqozon rigid, ya’ni ovqat tushganda kengaymaydigan bo’lib qoladi.
- Kardial qism saratoni disfagiya bilan tavsiflanadi.
- Pilorik bo’lim saratoni oshqozondagi massaning evakuatsiyasiga xalaqit berishi mumkin, bu esa qayt qilishga olib keladi.
Kasallikning keyingi bosqichlarda epigastriya sohasida og’riq, qayt qilish, o’smaning yaralanishi va parchalanishi natijasida qon ketish (najas ranging o’zgarishi, «qahva quyqasi» yoki qon bilan qusish) qo’shiladi. Og’riqning tabiati o’smaning qo’shni organlarda o’sib kirganini ko’rsatishi mumkin, jumladan:
- O’rab oluvchi og’riqlar — me’da osti beziga,
- Stenokardiyaga o’xshash og’riq — diafragmaga,
- Qorin dam bo’lishi, qurillashi, hojatning kechikishi — ko’ndalang chambar ichakka.
Makroskopik tasvir
O’smaning makroskopik shakli bo’yicha oshqozon saratonining eng ko’p ishlatiladigan tasnifi Bormann tasnifi (1926) sanaladi. Unga ko’ra:
- Polipoid saraton — yakka o’simta oshqozon bo’shlig’iga chiqadi, sog’lom to’qimalardan ajralib turadi, yaralanmaydi. Bu oshqozon saratoni holatlarining 5 foizida uchraydi. Prognoz nisbatan ijobiy;
- Yaralangan karsinoma — bu likopcha shaklida ko’tarilgan va aniq chegaralangan qirralarga ega yarali o’sma. Vizual tarzda oshqozon yarasidan ko’p farq qilmaydi, ishonchli differentsial tashxis qo’yish uchun gistologik tekshiruv o’tkazish kerak (yaraning bir necha qismidan namuna olib o’tkazish eng to’g’ri usul bo’ladi). Nisbatan yaxshi sifatli kechishi bilan farq qiladi, barcha holatlarning 35 foiziga to’g’ri keladi;
- Qisman yaralangan karsinoma — sog’lom to’qimalardan aniq farqlanmaydi, chetlari biroz ko’tarilgan, oshqozonning chuqur qatlamlariga qisman infiltrativ o’sib kirgan bo’ladi. Erta muddatlardan metastazlanishi bilan ajralib turadi.
- Diffuz-infiltrativ saraton — endofit tarzda o’sadi, subshilliq qatlamga kirib, oshqozonning ahamoyatli qismini egallab oladi. Makroskopik jihatdan gastroskopiya vaqtida yaxshi aniqlanmaydi. Oshqozon devorining diffuz o’sishi ko’pincha uning harakatchanligini buzilishiga va tegishli dispeptik shikoyatlarning paydo bo’lishiga olib keladi.
Saratonning so’nggi ikki shakli ayniqsa agressivdir, juda erta metastazlanadi va juda yomon prognozga ega.
Gistologik turlari
JSST tasnifi:
- Adenokarsinoma (bezli saraton):
- Papillyar;
- Tubulyar;
- Mutsinoz;
- Uzuksimon-hujaylari saraton;
- Bez-yassi hujayrali karsinoma;
- Yassi hujayrali karsinoma;
- Kichik hujayrali saraton;
- Differentsiatsiyalanmagan saraton.
Lauren tasnifi:
- Ichakli turi;
- Diffuz turi.
O’smaning joylashuvi
- Antral va pilorik bo’limlar — 60-70% hollarda;
- Oshqozon tanasining kichik egriligi — 10-15%;
- Kardiyal qismda — 8-10%;
- Oshqozon tanasining old va orqa devorlarida — 2-5%.
TNM tizimi bo’yicha tasnifi
T — birlamchi o’sma
- Tx — birlamchi o’smani baholash imkonsiz;
- T0 — birlamchi o’sma to’g’risida ma’lumotlar yo’qligi;
- Tis — carcinoma in situ, shilliq qavatning o’z plastinkasiga invaziyasiz intraepitelial o’simta, og’ir displaziya;
- T1 — o’sma shilliq qavatning o’z plastinkasiga, shilliq qavatning mushak plastinkasi (T1a) yoki shilliq osti asosiga (T1b) o’sib kiradi;
- T2 — o’simta mushak qavatiga o’sib kiradi;
- T3 — o’sma subseroz asosga o’sib kiradi;
- T4 — o’sma seroz qavatga o’sib kiradi (T4a) va yon to’qimalarga tarqaladi (T4b).
N — mintaqaviy limfa tugunlari
- Nx — mintaqaviy limfa tugunlari holatini baholash imkonsiz;
- N0 — mintaqaviy limfa tugunlarida metastazlar yo’q;
- N1 — 1-2 mintaqaviy limfa tugunlarida metastazlar;
- N2 — 3-6 mintaqaviy limfa tugunlarida metastazlar;
- N3 — 7 yoki undan ortiq mintaqaviy limfa tugunlarida metastazlar, ularning soniga ko’ra tasnif:
- N3a — 7-15 ta;
- N3b — 16 va undan ortiq.
M — uzoq metastazlar
- M0 — uzoq metastazlar yo’q;
- M1 — uzoq metastazlar mavjud.
Bosqichlari
| bosqichi | mezon T | mezon N | mezon M |
|---|---|---|---|
| 0-bosqich | Tis | N0 | M0 |
| IA bosqichi | T1 | N0 | M0 |
| IB bosqichi | T2 | N0 | M0 |
| T1 | N1 | M0 | |
| IIA bosqichi | T3 | N0 | M0 |
| T2 | N1 | M0 | |
| T1 | N2 | M0 | |
| IIB bosqichi | T4a | N0 | M0 |
| T3 | N1 | M0 | |
| T2 | N2 | M0 | |
| T1 | N3 | M0 | |
| IIIA bosqichi | T4a | N1 | M0 |
| T3 | N2 | M0 | |
| T2 | N3 | M0 | |
| IIIB bosqichi | T4b | N0, N1 | M0 |
| T4a | N2 | M0 | |
| T3 | N3 | M0 | |
| IIIC bosqichi | T4a | N3 | M0 |
| T4b | N2, N3 | M0 | |
| IV bosqich | Har qanday T | Har qanday N | M1 |
Metastaz
Implantatsion metastazlar
Oshqozon saratoni plevra, perikard, diafragma, qorinparda, charvining karsinomatozi shaklida metastazlar bilan tavsiflanadi.
Limfogen metastazlar
Oshqozon saratoni metastazlari mintaqaviy limfa tugunlarida aniqlanadi: chap va o’ng me’da arteriyalari, o’ng va chap oshqozon-charvi, taloq (limfa drenajining birinchi bosqichi) mintaqaviy tugunlari; qorin tugunlari (limfa drenajining ikkinchi bosqichi); paraaortal, parakaval va boshqalar bo’ylab.
Limfogen metastazning o’ziga xos shakllari ham ajratiladi:
- Virxov metastazlari — chap o’mrov usti, to’sh-o’mrov-so’rg’ichsimon mushak oyoqchalari orasidagi sohasi limfa tugunlarining shikastlanishi;
- Shnitzler metastazlari — pararektal limfa tugunlariga;
- Ayrish metastazlari — qo’ltiq osti limfa tugunlariga;
- Mariya Jozef metastazi — jigarning dumaloq boylami bo’ylab kindikka;
- Krukenberg metastazlari — tuxumdonlarga.
Metastazning birinchi ikkita turi palpatsiya va ultratovush yordamida aniqlanishi mumkin, tasdiqlash uchun punktsion biopsiya qo’llaniladi. Krukenberg saratoni ultratovush va laparoskopiya yordamida aniqlanadi, laparoskopik UTT va punktsiya o’tkazilishi mumkin.
Ushbu turdagi metastazlar saratonning kech bosqichlarda ekanini ko’rsatadi.
Gematogen metastaz
Ko’pincha portal tomir bo’ylab jigarga metastazlanish uchraydi. Bunda jigarda kichik bo’rtiqlar paydo bo’ladi, portal gipertenziya, jigar hujayralari yetishmovchiligi rivojlanadi.
Kamroq hollarda o’pka va boshqa organlarga (buyraklar, suyaklar, miya, buyrak usti bezlari va oshqozon osti beziga) metastazlanish kuzatiladi.
Tashxislash
Oshqozon saratoni diagnostikasi usullari quyidagilardan iborat:
- Gastroskopiya — bu usul nafaqat oshqozon shilliq qavatining o’zgargan qismlarini vizual ravishda ko’rish, balki keyinchalik baholash uchun to’qima biopsiyasini o’tkazish imkonini ham beradi;
- Og’iz orqali kontrast modda (bariy sulfat) kiritish orqali oshqozon rentgenoskopiyasi. Oshqozon devori shikastlanishi joyi va hajmini aniqlashning asosiy usullaridan biri. Oshqozon saratonining eng muhim rentgenologik belgilari:
- oshqozon soyasida to’lish nuqsoni mavjudligi
- me’da devorining egiluvchanligi va cho’ziluvchanligi yo’qolishi
- o’simta hududida peristaltikaning mahalliy yo’qligi yoki kamayishi
- o’simta joylashgan joy shilliq qavati relyefining o’zgarishi
- oshqozon shakli va hajmining o’zgarishi;
- Ultratovushli tekshiruv — qorin bo’shlig’i, retroperitoneal makon va bo’yin-o’mrov usti sohasi limfa kollektorlarining ultratovushli tekshiruvi — metastazlarni aniqlash uchun ishlatiladigan usul;
- Kompyuter tomografiyasi oshqozon saratonini aniqlash imkonini beradi, ammo tadqiqotning asosiy maqsadi o’smaning tarqalganligi, metastazlar mavjudligini, shu jumladan pozitron emissiya tomografiyasi yordamida normal hujayralarda uchramaydigan, saraton to’qimalarida biokimyoviy jarayonlarning o’zgarganligini kuzatishda ishlatilishi mumkin;
- Laparoskopiya saraton tashxisini qo’yishda ko’p yordam bermaydi (bu faqat oxirgli bosqichlarda mumkin), aksincha kasallikning bosqichini aniqlash va jigarda va parietal qorin bo’shlig’ida ultratovushli tekshiruv va kompyuter tomografiyasida ko’rinmaydigan kichik subkapsulyar metastazlarni aniqlash uchun foydalaniladi;
- Onkomarkerlar juda spetsifik (95%), ammo sezgir emas. Eng keng tarqalgan onkomarkerlar CA72.4, CEA va CA19.9 sanaladi, ularning sezuvchanligi 40-50 foiz oralig’ida o’zgarib turadi va metastazlar mavjudligida 10-20 foizga ko’payadi.
Differentsial diagnostika
Oshqozon saratonini gastrit, oshqozon yarasi, yaxshi sifatli o’smalar (poliplar, leyomioma, fibroma), boshqa xavfli o’smalar — MALT limfoma, sarkomalar (leyomiosarkoma, fibrosarkoma), gastrointestinal stromal o’smadan (GIST) farqlash kerak.
Me’da saratonining dastlabki, davolash mumkin bo’lgan bosqichlarining klinik tasviri hazm qilish tizimining ko’pgina boshqa kasalliklari alomatlaridan ko’p farq qilmaydi, shuning uchun differentsial tashxisda oshqozon devoridan olingan biopatnining gistologik tekshiruvi muhim ahamiyatga egadir.
Oshqozon saratonini davolash
Hozirgi vaqtda oshqozon saratonini radikal davolashning asosiy va deyarli yagona usuli bu jarrohlik amaliyotidir. Oshqozonni rezektsiya qilish shuningdek eng yaxshi palliativ davolanishni ham ta’minlaydi: og’riq, disfagiya va qon ketishining sababchisi yo’q qilinadi, organizmdagi o’sma hujayralari soni kamayadi, bu umr ko’rish davomiyligini oshirishga va bemorning ahvolini sezilarli darajada yengillashtirishga yordam beradi. Nurlanish ta’siri va kimyoterapiya ikkinchi darajali ahamiyatga ega.
Odatda butun oshqozon olib tashlanadi (gastrektomiya). Bunga ko’rsatma sifatida o’smaning oshqozon burchagidan yuqori joylashganligi, oshqozonning subtotal yoki total shikastlanishi xizmat qiladi.
Kamroq holatlarda (kasallikning dastlabki bosqichlarida) uning rezektsiyasi (odatda subtotal) amalga oshiriladi:
- Antral qism saratoni bo’lsa, distal rezektsiya;
- I — II bosqichlardagi yurak va subkardial bo’limlarning saratonida — proksimal rezektsiya.
Bundan tashqari, katta va kichik charvi, mintaqaviy limfa tugunlarning olib tashlanishi amalga oshiriladi. Agar lozim bo’lsa, boshqa organlar qisman yoki butunlay olib tashlanadi: Krukenberg metastazlarida tuxumdonlar, oshqozon osti bezi dumi, taloq, jigarning chap segmenti, ko’ndalang chambar ichak, chap buyrak va buyrak usti bezi, diafragma bo’limi va boshqalar.
Oshqozon saratonida limfa tugunlarini olib tashlash ko’rsatiladi. Hajmi bo’yicha limfodissektsiyaning quyidagi turlari farqlanadi:
- D0 — limfa tugunlari olib tashlanmaydi;
- D1 — kichik va katta egrilik, supra — va infrapilorik, kichik va katta charvi bo’ylab joylashgan tugunlarni rezektsiya qilish;
- D2 — yuqoridagi tugunlarni va ikkinchi darajadagi tugunlarni olib tashlash;
- D3 — yuqoridagilar + limfa tugunlarini qorin asosi bo’ylab rezektsiya qilish;
- D4 — D3 + paraaortal tugunlarni olib tashlashni o’z ichiga oladi;
- Dn — barcha mintaqaviy limfa tugunlarini rezektsiya qilish, oshqozon o’smasi bilan ta’sirlangan a’zolarni olib tashlash.
Operatsiyaning radikalligi D2-D4 variantlari bilan ta’minlanadi.
Dispanserizatsiya
Saraton kasalligini erta tashxislashda ushbu kasallikning rivojlanish xavfi yuqori bo’lgan odamlar dispanserizatsiyasi katta ahamiyatga ega.
Kuzatuv guruhiga quyidagi kasalliklarga chalingan 40 yoshdan katta bemorlarni kiritish kerak:
- Oshqozon yarasi;
- Oshqozon poliplari;
- Oshqozonning noepitelial o’smalari;
- Ichak metaplaziyasi bilan surunkali atrofik gastrit;
- Oshqozon rezektsiyasini boshdan kechirgan bemorlar.
Ushbu bemorlarni har 6 oyda najasda yashirin qon mavjudligiga tekshirish va har yili endoskopik va rentgenologik monitoringdan o’tkazish kerak.
Prognoz va omon qolish
Boshqa ko’plab saraton turlari singari, hozirda oshqozon saratonini davolashning natijasi va samaradorligi kasallikning bosqichiga bog’liq.
Ko’pgina hollarda, oshqozon saratoni faqat kech bosqichlarda aniqlanadi va bu vaqtga kelib keng tarqalishga ulgurgan bo’ladi, bu holda, 5 yillik umr ko’rish darajasi atigi 15% ni tashkil qiladi. Agar bemor dastlabki 5 yilni yashagan bo’lsa, unda keyingi omon qolish darajasi oshadi — 10 yillik omon qolish ko’rsatkichi 11% ni tashkil etadi, bu 5 yillik omonlikdan atigi 4% pastdir.
Yoshlarda omon qolish darajasi keksa odamlarga qaraganda yuqoriroqdir. 50 yoshdan kichik bemorlarda besh yillik omon qolish 16-22% ni tashkil qiladi, 70 yoshdan katta bemorlarda bu ko’rsatkich 5-12% atrofida bo’ladi.
Birinchi bosqich
I bosqichdagi oshqozon saratoni bo’lgan bemorlarda to’liq tiklanish imkoni katta. Besh yillik omon qolish ko’rsatkichi 80% ni tashkil etadi, shundan 70% to’liq tiklanish bilan yakunlanadi. I bosqichda oshqozon saratoni juda kamdan-kam hollarda va, qoida tariqasida, tasodifan aniqlanadi.
Ikkinchi bosqich
II bosqich me’da saratoni bo’lgan bemorlarda besh yillik omon qolish darajasi 56% ni tashkil etadi, shundan 48-50% to’liq tiklanadi. Tashxis qo’yilganida, 6% hollarda kasallik ikkinchi bosqichda bo’ladi.
Uchinchi bosqich
Uchinchi bosqich me’da saratoni bo’lgan bemorlarda besh yillik omon qolish darajasi 38% ni tashkil etadi, shundan qariyb 26% to’liq tiklanadi. III b (metastazlar) bosqichida oshqozon saratoni bo’lgan bemorlarda besh yillik omon qolish darajasi atigi 15% ni tashkil etadi, shundan atigi 10% to’liq tiklanadi. Oshqozon saratoni III bosqichda tashxislanishi juda keng tarqalgan.
To’rtinchi bosqich
IV bosqichdagi oshqozon saratoni bilan og’rigan bemorlarda besh yillik omon qolish darajasi 5% dan oshmaydi, 10 yillik omon qolish darajasi 2,3% ni tashkil qiladi. Ulardan faqat 1,4% to’liq tiklanadi. Kasallikni IV bosqichda aniqlanishi bemorlarning 80 foizida uchraydi va eng keng tarqalgan hisoblanadi.